Hace unas semanas tuve la oportunidad de asistir a una
charla impartida por un laboratorio dermatológico español, en el que se trató
el tema de la psoriasis.
charla impartida por un laboratorio dermatológico español, en el que se trató
el tema de la psoriasis.
Tres cosas llamaron mi atención:
En primer lugar, el porcentaje de personas que la padecen y
que no es nada despreciable; el 2% de la población mundial presenta psoriasis.
En España unos 600.000 individuos.
que no es nada despreciable; el 2% de la población mundial presenta psoriasis.
En España unos 600.000 individuos.
En segundo lugar , que las características de esta
enfermedad influyen en la vida cotidiana de quien la padece, llegando al punto
de que aproximadamente del 30 al 60% de los pacientes con psoriasis moderada o
grave padece depresión.
enfermedad influyen en la vida cotidiana de quien la padece, llegando al punto
de que aproximadamente del 30 al 60% de los pacientes con psoriasis moderada o
grave padece depresión.
No solo por las molestias que el picor y la inflamación produce,
sino también por la visibilidad de las lesiones, que le llevan al que la sufre,
a reducir su actividad diaria y social, dificultar sus relaciones
interpersonales, etc.
sino también por la visibilidad de las lesiones, que le llevan al que la sufre,
a reducir su actividad diaria y social, dificultar sus relaciones
interpersonales, etc.
Y en tercer lugar la necesidad de hacer comprender a la
población en general, que la psoriasis no es contagiosa, y que no debe
provocar rechazo.
población en general, que la psoriasis no es contagiosa, y que no debe
provocar rechazo.
La psoriasis no es contagiosa
Cuando se conocen las características de la enfermedad y
descubrimos que son esas placas tan blancas que tiene “mi vecino” en la piel,
le damos la importancia que merece.
descubrimos que son esas placas tan blancas que tiene “mi vecino” en la piel,
le damos la importancia que merece.
No es contagiosa porque no interviene ningún agente
infeccioso.
infeccioso.
La psoriasis entra dentro del grupo de enfermedades autoinmunes,
ya que los linfocitos T, células sanguíneas de defensas del organismo, se
activan sin causa o motivo, provocando una vasodilatación en la piel, de ahí el
color rosado de las lesiones, y también un aumento del número de células de la
capa inferior de la epidermis.
ya que los linfocitos T, células sanguíneas de defensas del organismo, se
activan sin causa o motivo, provocando una vasodilatación en la piel, de ahí el
color rosado de las lesiones, y también un aumento del número de células de la
capa inferior de la epidermis.
El proceso de renovación celular de la piel que en
condiciones normales dura entre 21 y 28 días, en la psoriasis se reduce a 3 días.
condiciones normales dura entre 21 y 28 días, en la psoriasis se reduce a 3 días.
Por eso la psoriasis entra dentro del grupo de enfermedades
clasificadas como “dermatosis
clasificadas como “dermatosis
eritematoescamosas”, es decir enfermedades de la
piel con aspecto rojo y descamativo.
piel con aspecto rojo y descamativo.
Más características de la psoriasis….
- Enfermedad inflamatoria de la piel.
- Enfermedad crónica, que evoluciona en brotes alternando
episodios de remisión y de exacerbación. - No tiene cura, aunque en la actualidad podemos disminuir
satisfactoriamente sus efectos. - Existe una cierta predisposición genética, uno de cada tres
pacientes tiene algún familiar afectado.
Factores desencadenantes de un brote de psoriasis
Se conocen hasta 6 grupos de factores capaces de
desencadenar un brote de psoriasis:
desencadenar un brote de psoriasis:
- Infecciones
Las faringoamigdalitis por estreptococos son las más
habituales. Pueden desencadenar o agravar un brote de psoriasis.
habituales. Pueden desencadenar o agravar un brote de psoriasis.
También cuando estos microorganismos están presentes en un
foco dental, alrededor de la piel perianal o en otras localizaciones de la
piel.
foco dental, alrededor de la piel perianal o en otras localizaciones de la
piel.
Es típico en niños y adolescentes la aparición de psoriasis
en gotas por esta causa.
en gotas por esta causa.
- Ciertos medicamentos
Han sido señalados como inductores de psoriasis el litio,
los betabloqueantes, el interferón, los AINES, los antipalúdicos entre otros.
los betabloqueantes, el interferón, los AINES, los antipalúdicos entre otros.
- La hipocalcemia
- El estrés
- El alcohol y el tabaco
- El fenómeno de Koebner
H. Koebner demostró que se pueden desencadenar lesiones de
psoriasis en áreas de la piel sana si ésta es sometida a erosiones, fricciones,
presión continua o quemadura solar.
psoriasis en áreas de la piel sana si ésta es sometida a erosiones, fricciones,
presión continua o quemadura solar.
Tipos de psoriasis
Se distinguen distintas formas clínicas de psoriasis:
- Psoriasis vulgar o en placas
- Psoriasis en gotas o guttata
- Psoriasis inestable
- Psoriasis eritrodérmica
- Psoriasis pustulosa
- Artropatía psoriásica.
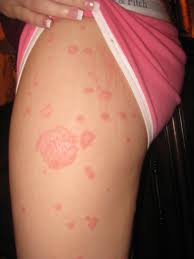
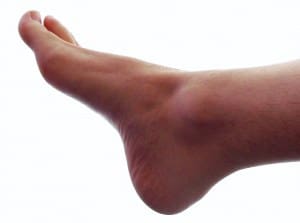
Psoriasis en placas
Es la forma más frecuente y la más estable, representando el
80% de los casos.
80% de los casos.
Las lesiones son placas muy delimitadas, espesas, cubiertas
de escamas blanquecinas.
de escamas blanquecinas.
Se distribuyen de forma simétrica a ambos lados del cuerpo,
afectando a codos, rodillas, tobillos y muñecas, la parte baja de la espalda,
la zona periumbilical y el cuero cabelludo.
afectando a codos, rodillas, tobillos y muñecas, la parte baja de la espalda,
la zona periumbilical y el cuero cabelludo.
Cuando las escamas se desprenden, la epidermis queda descubierta,
sangrante en algunas ocasiones, y los picores pueden ser muy intensos.
sangrante en algunas ocasiones, y los picores pueden ser muy intensos.
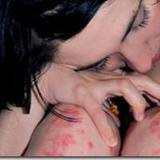
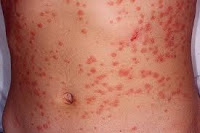
Psoriasis guttata
Se presenta en adolescentes y adultos jóvenes, dos o tres
semanas después de una infección estreptocócica de faringe.
semanas después de una infección estreptocócica de faringe.
Aparece un brote con pápulas pequeñas que dan aspecto de
haber sido goteado con un líquido.
haber sido goteado con un líquido.
Estas pápulas son de color rojo intenso y
cubierto con una ligera escama plateada.
cubierto con una ligera escama plateada.
Psoriasis eritrodérmica
Aparece un eritema generalizado con piel seca y
descamativa.
descamativa.
La piel es de un color rojo intenso y las escamas se desprenden con
facilidad.
facilidad.
Las medicaciones tópicas aquí son muy preligrosas, en
especial los corticoides.
especial los corticoides.
Psoriasis pustulosa
Puede ser generalizada o localizada en palmas de manos o
plantas de los pies. Aparecen ampollas blancas rodeadas de piel roja e
irritada.
plantas de los pies. Aparecen ampollas blancas rodeadas de piel roja e
irritada.
Tratamiento de la psoriasis
Los tratamientos tópicos o locales
Los preparados tópicos antipsoriasicos suelen incluir
principios activos del tipo:
principios activos del tipo:
- Queratolíticos como acido acetilsalicilico, acido láctico,
urea, alquitranes vegetales.
Un queratolítico es una sustancia que retira capa cornea de
la piel.
la piel.
Mediante esta función van separando las escamas y además mejoran la penetración
de cualquier otro tratamiento tópico posterior.
de cualquier otro tratamiento tópico posterior.
- Antiinflamatorios, esencialmente glucocorticoides.
Tienen el
inconveniente de sus efectos adversos en tratamientos prolongados. Deben retirarse
gradualmente.
inconveniente de sus efectos adversos en tratamientos prolongados. Deben retirarse
gradualmente.
- Inmunosupresores. Aquí se incluye el tratamiento con luz
Ultravioleta o fototerapia.
En ocasiones se
combina la luz ultravioleta UVA con medicamentos como el psoraleno (PUVA),
denominándose entonces fotoquimioterapia.
combina la luz ultravioleta UVA con medicamentos como el psoraleno (PUVA),
denominándose entonces fotoquimioterapia.
- Inhibidores de la proliferación de queratinocitos (proceso que
da lugar a las placas descamativas), como derivados de la vitamina D,
retinoides, ditranol.
El ditranol es irritante para la piel sana, por lo que es
necesario rodear la lesión con pasta lassar.
necesario rodear la lesión con pasta lassar.
Se debe utilizar solo en
tratamientos cortos y empezar con concentraciones muy bajas.
tratamientos cortos y empezar con concentraciones muy bajas.
Mancha la ropa y
el esmalte de la bañera.
el esmalte de la bañera.
- Emolientes y humectantes como la avena, el aloe, mejoran la sintomatología.
Tratamientos sistémicos en la psoriasis
Instaurar un tratamiento sistémico requiere un compromiso a
largo plazo y un seguimiento exhaustivo.
largo plazo y un seguimiento exhaustivo.
Será el médico especialista el que optará por un tratamiento
sistémico si se trata de una psoriasis eritrodermica o una psoriasis pustulosa
generalizada.
sistémico si se trata de una psoriasis eritrodermica o una psoriasis pustulosa
generalizada.
En el resto de las psoriasis habrá de valorarse otros
factores y esto requiere una comunicación eficaz médico-paciente.
factores y esto requiere una comunicación eficaz médico-paciente.
Podemos citar tratamientos con metotrexato o ciclosporina
que reducen la respuesta inmunitaria, acitretin, etretinato, calcitriol,
infliximab etc.
que reducen la respuesta inmunitaria, acitretin, etretinato, calcitriol,
infliximab etc.
Buenos hábitos en psoriasis
Cumplir el tratamiento prescrito
Los tratamientos son a menudo pesados y con resultados
irregulares. No obstante es necesario seguir el tratamiento prescrito incluso
en los periodos de remisión.
irregulares. No obstante es necesario seguir el tratamiento prescrito incluso
en los periodos de remisión.
Evitar frotar o rascar
Los roces, los arañazos, activan la renovación celular cutánea,
que ya es muy rápida en los pacientes con psoriasis,
que ya es muy rápida en los pacientes con psoriasis,
Si se padecen picores, presionar la zona con la mano puede
ayudar a calmar el picor.
ayudar a calmar el picor.
También es posible aplicar un tratamiento hidratante, que
puede guardarse en el frigorífico y que aportará, frescor, hidratación y
alivio.
puede guardarse en el frigorífico y que aportará, frescor, hidratación y
alivio.
Sobre todo nunca se deben arrancar las escamas.
Cuidar la piel
La piel debe estar perfectamente hidratada con productos
especialmente formulados para piel psoriasica.
especialmente formulados para piel psoriasica.
Os puedo citar la línea Iralfaris de Laboratorios ISDIN.
Una línea
muy completa con crema para aplicar en las placas, con body loción para aplicar
depues de baño o ducha en toda la superficie corporal y champú para lavar el
cuero cabelludo.
muy completa con crema para aplicar en las placas, con body loción para aplicar
depues de baño o ducha en toda la superficie corporal y champú para lavar el
cuero cabelludo.
Ofrecen datos contrastados de cómo los brotes quedan
controlados después de un periodo de uso y de cómo usados habitualmente reducen
el grado del brote.
controlados después de un periodo de uso y de cómo usados habitualmente reducen
el grado del brote.
También laboratorios La Roche Posay comercializa Iso-Urea MD
bálsamo corporal, que trata las escamas y reduce las placas, aportando confort
a la piel.
bálsamo corporal, que trata las escamas y reduce las placas, aportando confort
a la piel.
El sol con moderación
El sol con su radiación ultravioleta actuarÍa como inmunosupresor,
pero una quemadura solar, un exceso de sol, agravaría los síntomas.
pero una quemadura solar, un exceso de sol, agravaría los síntomas.
Adoptar hábitos saludables
Como suprimir el tabaco y el alcohol, dormir suficientes
horas y controlar el estrés.
horas y controlar el estrés.
Pedir ayuda y apoyo a las asociaciones de pacientes
La psoriasis no es una enfermedad fácil de sobrellevar. Contactar
con otras personas afectadas nos refuerza y alivia.
con otras personas afectadas nos refuerza y alivia.